Introducción
A veces no es un momento concreto.
No es una fecha, ni una discusión, ni un acontecimiento.
Es una acumulación.
Cada correo que no puedes dejar de revisar. Cada noche que tardas más en dormirte. Cada mañana que empieza ya con tensión. Cada vez que alguien te pregunta cómo estás y dices «bien» porque explicarlo llevaría demasiado tiempo.
Eso es estrés.
Y tiene nombre científico, tiene un mecanismo biológico preciso, y tiene consecuencias reales sobre tu cerebro que muchas personas desconocen.
Entender lo que le ocurre a tu cerebro cuando está bajo estrés prolongado no es solo información interesante.
Es la diferencia entre seguir ignorándolo… o empezar a hacer algo.

¿Qué ocurre exactamente cuando sientes estrés?
La respuesta biológica: el cerebro en modo emergencia
El estrés no es una debilidad ni una actitud. Es una respuesta biológica diseñada para salvarte la vida.
Cuando el cerebro percibe una amenaza —real o imaginada—, activa dos circuitos de forma casi simultánea:
- La vía rápida (sistema nervioso autónomo): activa la médula suprarrenal para liberar adrenalina. En menos de un segundo, tu corazón late más rápido, tus músculos reciben más sangre y tu cuerpo se prepara para huir o luchar.
- La vía lenta (eje hipotálamo-hipófisis-adrenal, HHA): activa la liberación de cortisol. Esta hormona mantiene la respuesta de alerta durante más tiempo, moviliza energía adicional y suprime funciones no esenciales en el momento de la crisis, como la digestión o el sistema inmune.
Esta respuesta es brillante en situaciones puntuales. El problema es cuando se activa de forma crónica, ante amenazas que no son un tigre, sino una reunión, un mensaje, una deuda, una relación difícil.
Cuando el cerebro no encuentra el «off», empieza el daño.
Lo que el cortisol le hace a tu cerebro
El cortisol es la hormona protagonista del estrés. En dosis controladas, es adaptativo y útil. Pero cuando permanece elevado durante semanas o meses, empieza a actuar como un tóxico lento para ciertas estructuras cerebrales clave.
La ciencia ha identificado tres zonas especialmente vulnerables:
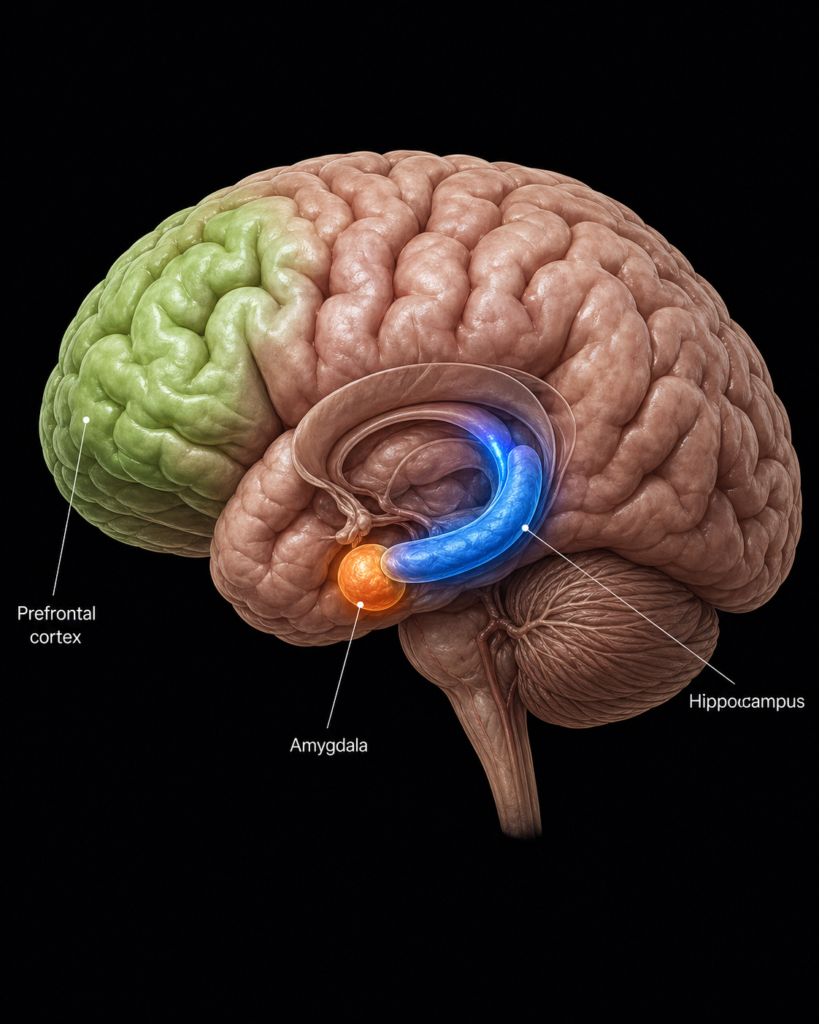
1. El hipocampo: tu memoria bajo ataque
El hipocampo es la estructura que consolida los recuerdos y regula el aprendizaje. Tiene la mayor densidad de receptores de cortisol de todo el cerebro, lo que lo hace especialmente sensible.
Estudios de neuroimagen han demostrado que el estrés crónico produce atrofia hipocampal: las neuronas de la región CA3 se retraen, y el volumen total del hipocampo disminuye de forma medible. Esto se ha observado en personas con episodios depresivos severos, estrés postraumático y burnout prolongado.
Las consecuencias prácticas son:
- Dificultad para concentrarte en tareas que antes hacías con facilidad
- Olvidos frecuentes, especialmente en memoria a corto plazo
- Sensación de «niebla mental»: pensar se vuelve lento y costoso
- Mayor dificultad para aprender cosas nuevas
2. La amígdala: la alarma que no para
La amígdala es el centro del procesamiento emocional, especialmente del miedo y la ansiedad. Bajo estrés crónico, algo paradójico ocurre: mientras el hipocampo se encoge, la amígdala se hiperactivia.
El resultado es que el cerebro se vuelve hipersensible a las amenazas. Todo se percibe con mayor intensidad emocional. Las situaciones neutras se interpretan como peligrosas. Las reacciones emocionales son desproporcionadas.
Así es como el estrés crónico genera, con el tiempo, estados de ansiedad que parecen no tener causa concreta. La causa existe: es el cerebro funcionando en modo alarma constante.
3. La corteza prefrontal: cuando pierdes el control
La corteza prefrontal es la parte más evolucionada del cerebro. Es donde habita la razón: la planificación, la toma de decisiones, el control de impulsos, la capacidad de ver las cosas con perspectiva.
El estrés crónico reduce la conectividad y el funcionamiento de la corteza prefrontal. El resultado práctico es que se vuelve más difícil:
- Tomar decisiones con claridad
- Regular las emociones («sabes que exageras, pero no puedes evitarlo»)
- Mantener la perspectiva cuando algo va mal
- Resistir impulsos y reacciones impulsivas
En resumen: el estrés crónico debilita exactamente las herramientas que necesitas para gestionar el estrés. Es un bucle que se refuerza a sí mismo.
Los tipos de estrés: no todo es igual
La ciencia distingue entre dos tipos fundamentales, y entender la diferencia es importante:
Estrés adaptativo (eustrés)
Es la respuesta funcional ante una amenaza concreta y temporal. Dura lo que dura la situación, moviliza energía útil, y una vez pasada la situación, el sistema nervioso vuelve a la calma. Este tipo de estrés puede incluso mejorar el rendimiento, la atención y la memoria a corto plazo. Es el estrés de la fecha de entrega importante, de la presentación, de la competición deportiva.
Estrés desadaptativo (distrés)
Es la respuesta cuando el factor estresante persiste, se repite o el organismo pierde la capacidad de recuperarse entre episodios. Aquí es donde ocurre el daño neurológico descrito antes. El sistema nervioso nunca desactiva la alarma. El cortisol no baja. Y el cerebro empieza a adaptarse a un estado de emergencia permanente que no es sostenible.
| El bucle del estrés crónico. El estrés crónico daña las funciones cognitivas → eso empeora la capacidad de afrontamiento → eso genera más estrés → que vuelve a dañar las funciones cognitivas. Romper este ciclo requiere intervención activa, no solo «intentar estar más tranquilo». |
El estrés más allá del cerebro: el cuerpo también paga el precio
El estrés crónico no se queda en el cerebro. La OMS lo reconoce como un riesgo sistémico que afecta a múltiples sistemas orgánicos:
- Sistema inmune: el cortisol elevado suprime la actividad de los linfocitos T y reduce la producción de anticuerpos. Esto explica por qué las personas bajo estrés crónico enferman con más frecuencia.
- Sistema cardiovascular: la adrenalina mantenida eleva la presión arterial y puede dañar las paredes de los vasos sanguíneos, aumentando el riesgo de arteriosclerosis y enfermedades cardíacas.
- Sistema digestivo: el estrés altera la microbiota intestinal y puede generar o empeorar el síndrome de intestino irritable, gastritis y otros problemas digestivos.
- Sueño: el cortisol tiene un ritmo circadiano que el estrés crónico desregula. Quedarse dormido se vuelve difícil, el sueño es menos reparador, y esto retroalimenta el estrés al día siguiente.
- Dopamina: el estrés crónico agota progresivamente los niveles de dopamina, generando apatía, falta de motivación y sensación de no disfrutar de nada, síntomas que fácilmente se confunden con depresión.

¿Qué dice la evidencia científica?
No se trata de opiniones. La neurociencia del estrés tiene décadas de investigación sólida detrás.
- El neurocientífico Bruce McEwen acuñó el concepto de «carga alostática» para describir el desgaste acumulado del cerebro y el cuerpo bajo estrés crónico, con evidencia sobre atrofia hipocampal medible.
- Estudios de neuroimagen publicados en Nature Reviews Neuroscience han documentado los cambios estructurales en corteza prefrontal, hipocampo y amígdala bajo estrés sostenido.
- La Organización Mundial de la Salud reconoce el estrés laboral y crónico como uno de los principales factores de riesgo para trastornos mentales, enfermedades cardiovasculares y deterioro cognitivo.
- Meta-análisis publicados en Frontiers in Psychiatry (2023) confirman que las intervenciones basadas en mindfulness y terapia cognitivo-conductual producen reducciones significativas del cortisol y mejoran marcadores de bienestar psicológico.
- La neuroplasticidad cerebral —la capacidad del cerebro de regenerarse— significa que el daño del estrés crónico no es irreversible. Con las intervenciones adecuadas, estructuras como el hipocampo pueden recuperar volumen.
─────────────────────────────────────────────
Aplicación práctica: ¿Qué puedes hacer?
Cómo identificar si tu estrés ya es crónico
Hay una diferencia entre sentirse estresado puntualmente y vivir en un estado de alerta permanente. Estas señales apuntan a que el estrés ya ha dejado de ser adaptativo:
- Llevas semanas o meses sin conseguir desconectar del todo, ni en vacaciones ni en fines de semana
- Tu sueño se ha deteriorado de forma sostenida: te cuesta dormirte, te despiertas de madrugada, o amaneces ya cansado
- Notas que tu capacidad de concentración y memoria ha bajado respecto a hace 6 o 12 meses
- Reacciones emocionales que antes no tenías: irritabilidad, llanto fácil, sensación de desbordamiento ante cosas pequeñas
- Síntomas físicos recurrentes sin causa orgánica clara: dolores de cabeza, tensión muscular, problemas digestivos
- Sensación de apatía, de que nada te motiva como antes
Estrategias con mayor evidencia científica
No todas las técnicas de manejo del estrés tienen el mismo peso científico. Estas son las que la investigación respalda con más solidez:
1. Actividad física regular
El ejercicio aeróbico (caminar, correr, nadar, bicicleta) tiene uno de los efectos más documentados sobre el estrés: reduce el cortisol, estimula la neurogénesis hipocampal (literalmente hace crecer nuevas neuronas), y aumenta los niveles de BDNF, una proteína que protege y repara el cerebro. Incluso 30 minutos de actividad moderada tres veces por semana producen cambios medibles.
2. Mindfulness y meditación basada en evidencia
El programa MBSR (Mindfulness-Based Stress Reduction), desarrollado por Jon Kabat-Zinn, tiene más de 40 años de investigación. Meta-análisis recientes publicados en Frontiers in Public Health (2023) confirman reducciones significativas de ansiedad, depresión y estrés en poblaciones universitarias y laborales. No requiere horas al día: 10-15 minutos de práctica consistente producen cambios en la actividad cerebral medibles en 8 semanas.
3. Terapia cognitivo-conductual (TCC)
La TCC es el tratamiento psicológico con mayor evidencia para el manejo del estrés crónico y sus consecuencias. Ayuda a identificar y modificar los patrones de pensamiento que amplifican la respuesta de estrés, y proporciona herramientas concretas para cambiar la relación con las situaciones estresantes. Cuando el acceso a sesiones presenciales es difícil, los formatos digitales de TCC también han demostrado eficacia.
4. Regulación del sueño
El sueño no es el resultado del manejo del estrés: es parte del tratamiento. Durante el sueño, el cerebro limpia literalmente los residuos del estrés a través del sistema glinfático. Priorizar un sueño de 7-9 horas, con horarios regulares y sin pantallas en la última hora, tiene un impacto directo sobre los niveles de cortisol al día siguiente.
5. Conexión social y hablar de lo que ocurre
La investigación en psicología social es consistente: el apoyo social es un amortiguador del estrés. Hablar de lo que uno siente —aunque no cambie la situación— reduce la activación de la amígdala y la percepción de amenaza. El aislamiento, por el contrario, amplifica la respuesta de estrés y acelera el deterioro cognitivo.
6. Intervención farmacológica (cuando está indicada)
En casos de estrés crónico con sintomatología depresiva o ansiosa severa, el tratamiento farmacológico puede ser necesario y es eficaz. Siempre debe ser evaluado y prescrito por un profesional de la salud. No sustituye a las intervenciones psicológicas, sino que las complementa.
─────────────────────────────────────────────
Cómo conecta esto con TerapIA
Hay algo que aprendemos cuando hablamos con personas que viven bajo estrés crónico.
Saben que algo no va bien. A veces llevan meses sabiéndolo.
Pero no llaman. No piden cita. No lo cuentan.
No porque no quieran ayuda.
Sino porque cuando más lo necesitan, es cuando menos energía tienen para pedirla.
La lista de espera de cuatro meses es demasiado larga cuando ya estás agotado.
El coste de la consulta privada es demasiado alto cuando ya hay suficiente presión.
Contárselo a alguien conocido requiere una energía que ya no hay.
Y el estrés sigue acumulándose.
TerapIA existe para cubrir ese espacio. No para reemplazar a los psicólogos —que son imprescindibles— sino para ser el primer paso accesible cuando no hay otro disponible.
| ¿Cómo puede ayudarte Pía en TerapIA? 🧠 Pía (asistente 24/7): Un espacio para hablar, descargar la presión del día y ordenar lo que sientes. La investigación muestra que verbalizar el estrés reduce la activación de la amígdala. Pía hace posible esa conversación cuando no hay otra disponible. 📓 Diario guiado: El registro de situaciones estresantes ayuda a identificar patrones, uno de los primeros pasos de la TCC. Pía te hace las preguntas que facilitan ese proceso. 🎯 Objetivos emocionales: Establecer y seguir pequeños objetivos concretos restaura la sensación de control, que el estrés crónico erode sistemáticamente. 🧪 Tests psicológicos validados: Medir tu nivel de estrés, ansiedad o burnout con herramientas basadas en evidencia. Entender dónde estás es el paso previo a actuar. ✉️ Cartas al futuro: Una herramienta para recuperar perspectiva cuando el estrés bloquea la visión más allá del presente inmediato. |
Si el estrés que sientes ha dejado de ser puntual, si ya afecta a tu sueño, tu concentración o tu estado emocional, ese es el momento de hacer algo.
El primer paso no tiene que ser el más grande. Puede ser simplemente hablar de ello.
Conclusión
El estrés no es una cuestión de actitud.
No se soluciona «siendo más positivo» ni «relativizando las cosas».
Es una respuesta biológica que, cuando se prolonga, produce cambios reales y medibles en el cerebro: en la memoria, en la capacidad de regular las emociones, en la toma de decisiones.
Pero también es reversible.
El cerebro tiene una capacidad extraordinaria de recuperarse cuando recibe lo que necesita: descanso, apoyo, movimiento, y la posibilidad de procesar lo que está ocurriendo sin estar solo en ello.
Si llevas tiempo sintiéndote desbordado, agotado o con la sensación de que algo no funciona como debería: no lo normalices.
Eso también merece atención.
En TerapIA tienes a Pía y las herramientas diseñadas para acompañarte en ese proceso, cuando y donde lo necesites.
¿Cuándo buscar ayuda profesional?
TerapIA es un primer apoyo. Pero hay situaciones en las que el siguiente paso es consultar con un profesional de la salud mental:
- Insomnio persistente de más de 4 semanas que afecta al funcionamiento diario
- Síntomas de ansiedad o depresión intensos que no mejoran
- Pensamientos negativos recurrentes sobre uno mismo o el futuro
- Dificultad para realizar las actividades habituales (trabajo, relaciones, autocuidado)
- Síntomas físicos sin causa orgánica que persisten
- Cualquier pensamiento relacionado con hacerse daño
Pedir ayuda profesional no es el último recurso. Es una decisión de cuidado, igual que ir al médico cuando algo físico no va bien.
Bibliografía
Beck, J. S. (2020). Cognitive behavior therapy: Basics and beyond (3rd ed.). Guilford Press.
Walker, M. (2017). Why we sleep: Unlocking the power of sleep and dreams. Scribner.
Selye, H. (1950). The physiology and pathology of exposure to stress. Acta Inc.
